急性期入院医療は実績指標「看護必要度」
該当患者割合が病院経営の今後を左右する
判定業務が簡素化される「看護必要度II」が今後の主流に
2018年度診療報酬改定における急性期入院医療に関しては、「入院医療の将来ニーズに対応出来る」ようにと、従来の一般病棟入院基本料「7対1」、「10対1」、「13対1」、「15対1」を再編・統合し、現行の「7対1」、「10対1」は統合して『急性期一般入院基本料』への見直しが実施されたのは周知の通り。「13対1」、「15対1」も統合し『地域一般入院基本料』に改正された。(下記図表)
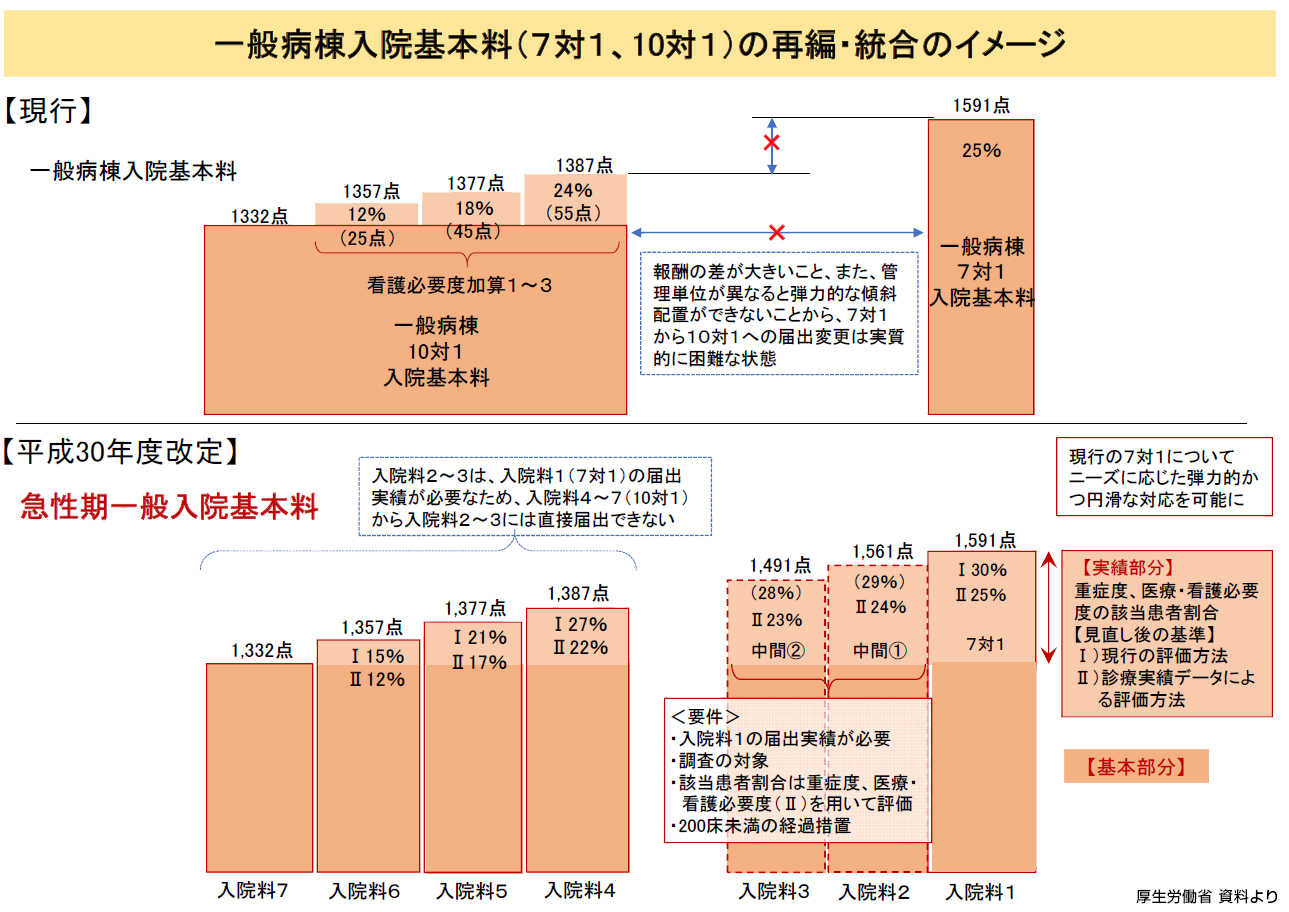
今回、紹介する前者『急性期一般入院基本料』は、現行の「7対1」一般病棟と「10対1」一般病棟の中間に位置する評価として新たに設定され、診療報酬は『急性期一般入院料1~7』まで7段階の区分となった。最上位ランクの「急性期一般入院料(以下、同入院料に略)1」は従来の「7対1」と同じ1,591点の点数を設定。最下位ランクの同入院料7の場合は従来の「10対1」と同じ1,332点が設定されている。
要するに、同入院料1と7が、これまでの「7対1」及び「10対1」病棟に該当する報酬であり、その間に5段階の区分が導入されたことになる。 同入院料1~7は看護配置等を基本とする「基本的な診療にかかる評価」(基本部分)と「診療実績に応じた段階的な評価」(実績部分)とを組み合わせた評価となるが、「実績部分」の指標として活用されるのは「重症度、医療・看護必要度」が基準になる。
要するに、診療実績データにより「看護必要度」の基準値に係る判定が要件の中に組み込まれた。「看護必要度」該当患者割合が、急性期医療を中心とする病院経営の方向性を決定するリトマス試験紙となったわけだ。
今改定では「重症度、医療・看護必要度(以下、看護必要度に略)」自体の見直しも実施されたので、そこから紹介していきたい。
基準値の判定に関しては、現行のやり方を「看護必要度I」として扱い、更に「診療実績データ」を用いた評価「看護必要度II」いずれかの選択が可能になった。「看護必要度II」は分り易く言うと、A項目及びC項目に関して、「DPCのEFファイルを活用した評価方法」であり、レセプト・コンピュータに入っている既存のデータから、看護必要度患者割合を抽出するやり方だ。
ただ、「看護必要度II」の場合はオンタイムで入力していないので従来の「看護必要度I」に比べて誤差が生じやすく、平均して5%前後低く出てしまうことが指摘されてきた。同入院料1~4まで、該当患者割合が「看護必要度I」に比べて5%低く設定されているのは、そうした理由からだ。ちなみに、同入院料5は4%、同入院料6は3%低く設定され、同入院料7は看護必要度の実績が必要なく「看護必要度の測定」のみが求められる。
ただ、「看護必要度I」と比べて判定する看護師等の業務が簡素化され、過剰な労力を使わなくて済む。あるDPC病院で「看護必要度」の測定業務に携わってきたベテラン看護師は実験的に「看護必要度II」への移行を進めているが、「入退院毎に、その都度、現場で入力しなければならない現行のやり方よりも楽だし、その分、余裕の出来た時間を他の業務にシフト出来る」と指摘する。
同入院料2・3は「看護必要度II」の採用を義務付けられたが、200床未満の病院は2年間の経過措置がある。2020年の3月末までは「看護必要度I・II」のいずれかの選択が可能だが、その後は「看護必要度II」を用いた運用が義務付けられるようになる。 看護必要度に関しては、この他、手術等のC項目について、「開腹手術」の該当期間が現行の5日間から「4日間に短縮」された他、判定基準においては「A得点が1点以上かつB得点が3点以上」で「診療・療養上の指示が通じる」または「危険行動」の「いずれかが該当する場合」が追加となった。判定基準に加わった「診療・療養上の指示が通じる」と「危険行動」に該当するのは、言うまでもなく認知症の方。
今後、認知症の方の急増で、一般病院でも認知症を合併した入院患者の増加は避けられなくなる。 危険行動を伴っていたり、診療・療養上の指示が通じない認知症の入院患者も看護必要度の高い患者として評価するので、「断らずに積極的に受け入れて欲しい」との厚生労働省によるメッセージと受け取ることが出来る。 一方で、病棟看護師らにとっては「診療・療養上の指示が通じない」患者とのコミュニケーションを、いかに円滑に図っていくのかが喫緊の課題になる。
「7対1」からの撤退、「急性期一般入院料入院料2」移行が一気に増加
さて、同入院料1~7の内容を検証していきたい。
同入院料1が従来の「7対1」と異なる点は、「看護必要度I」の該当患者割合が「25%以上から30%以上」に引き上げられたこと。これに関して中医協でも引き上げを主張する支払い側委員と現状維持を求める診療側委員との間で、最後まで意見が対立して、長引く議論の末に決着した経緯がある。 既存の「7対1」病棟で該当患者割合30%以下の病院は、それを引き上げなければ現状維持が難しくなる。
現行「7対1病棟」を有する某民間病院事務長は「30%以上に引き上げるのは簡単ではない。“7対1”だけに絞って考えると、実質、マイナスではないか」との見方を示す。 同入院料2・3の新設は、「7対1」からの退出を考える急性期病院の受け皿として設定されたもので、患者割合30%以上を満たせない病院はそちらへと移行せざるを得ないと考えられる。「看護必要度I」採用の場合は、同入院料1(患者割合30%以上)を基準値として、同入院料4(患者割合27%以上)まで1%ずつ下がる仕組みだ。
前述のように、同入院料2・3は原則「看護必要度II」の使用が課せられるが、従来「7対1」届出実績のある「200床未満病院」は2020年3月末まで「看護必要度I」の選択が可能であり、基準値も「各々27%・26%以上」に緩和される。更に半年間に限っては、改定前の同該当患者割合「23%以上、25%未満」でも「同入院料2の基準を満たすもの」との“みなし規定”が導入される。 救済措置ではあるが、2年後は経過措置が終了するので、それまでに「看護必要度II」の基準に対応するように体制整備が必要だ。
更に付け加えると「200床未満」病院に認められていた病棟単位「7対1」届出も、今回、経過措置が終わり、廃止が決定している。 診療報酬点数を見ると同入院料2は1,561点、同入院料3は1,491点。同入院料1と同入院料2では30点の差しかないことに着目したい。逆の見方をすると、同入院料1には前述のように看護必要度・該当患者割合で高いハードルが課せられているし、平均在院日数も「18日以内」が要求される。
(同入院料2~7までは一律21日以内)
看護職員配置も同入院料1は「7対1」以上が必要だが、同入院料2~7は「10対1」で良い。評価も看護必要度による傾斜配分であり、在宅復帰率(80%以上)が求められるのも同入院料1だけに限定される。今改定で最高位ランクの同入院料1だけに極めて高いハードルが課せられたことに関し、厚生労働省は一体、何を意図しているのだろうか?
厚生労働省の内情に詳しい事情通は、「言うまでもなく現行の“7対1”から同入院料2・3に誘導し、同入院料1届出病院を“少数精鋭”に絞り込むための露骨な政策誘導。 同入院料1を届出するのは地域医療支援病院や特定機能病院、高機能専門病院等の一部の病院に限られ、4月以降の半年間で同入院料2に移行する“7対1”病院は一気に増えるだろう」と予測する。移行する理由としては他の診療報酬改定項目と連動した収益面のメリットもあるのだが、そうした具体的な経営戦略に関しては次回で紹介する。
(2018年05月10日)
![]()
