2020年度診療報酬改定、1巡目の議論を読み解く
秋の再開を前に、注目ポイントや支払・診療側の意見を整理!
中央社会保険医療協議会・総会は7月24日、2020年度診療報酬改定についての1巡目の議論を終え、取りまとめを行った。秋の再開を前に、これまでの議論から浮かび上がってきた注目ポイントや、支払・診療側の意見を整理する。
まず外来医療の機能分化について見ていくことにしよう。初診は原則、かかりつけ医(診療所・200床未満の病院)を受診し、より専門的な医療が必要な場合は、かかりつけ医の紹介状を持って200床以上の病院を受診する。こうした患者の流れを作るために、国は累次の改定に合わせ様々な施策を展開してきた(図表1)。
どこまで拡大する?大病院の受診時定額負担
その代表例と言えるのが、大病院受診時の定額負担と、かかりつけ医機能の診療報酬での評価で、2020年度改定でも主要テーマに挙がっている。 現在、200床以上の病院では、紹介状なしの初診・再診患者から選定療養費(保険診療と自由診療の組み合わせを特例的に認める「保険外併用療養費制度」の1つ)として、特別な料金の徴収が可能。
このうち特定機能病院と400床以上の地域医療支援病院は定額負担(初診5,000円、再診2,500円)の徴収が義務化されている。いずれも追加負担の徴収で大病院へのアクセスを制限する措置だ。 前回の改定では義務化対象の地域医療支援病院がそれまでの500床以上から400床以上に拡大されており、2020年度改定でも義務化対象の拡大が焦点になるのは確実。200~399床の地域医療支援病院の約9割で選定療養費の徴収実態があることから、支払側の一部委員は、一気に200床以上にまで拡大することを求めている。
かかりつけ医機能の評価では、初診料に上乗せ算定できる「機能強化加算」の2018年度改定での新設が記憶に新しい(図表1)。だが、改定検証調査によると、同加算の届出割合は病院77.8%、有床診療所49.3%、無床診療所48.1%と、診療所の届出は5割に満たない。診療側は算定要件の厳しさが伸び悩みの原因と考えており、今後の議論では要件緩和の是非が争点になるとみられる。 前出の調査で、非届出施設が満たせない要件の上位は、「『地域包括診療料』などの届出」と「夜間・休日の問い合わせへの対応」だった。 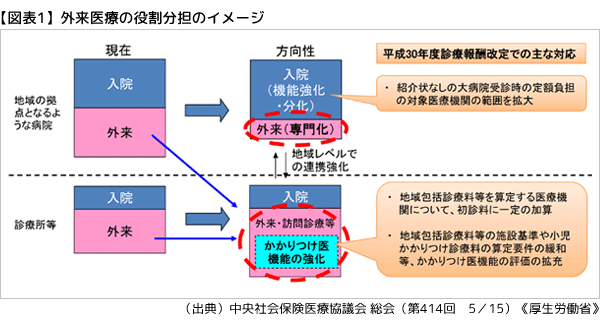
地域医療構想と急性期病床数 該当患者割合はどうなる?
入院医療の評価について理解する上で、欠かせないのが「地域医療構想」に関する知識だ。本題に入る前に少しおさらいすることにしよう。
地域医療構想は、今後の人口構造の変化に合わせて病床の機能分化と連携を進めるために、都道府県が各2次医療圏(構想区域)における2025年の必要病床数を医療機能別で推計・設定したもの。 医療機能には、「高度急性期」、「急性期」、「回復期」、「慢性期」があり、各医療機関が自主的に選択した後、地域医療構想調整会議で地域医療構想に沿うように全体の協議・調整をし、合意した内容を具体的対応方針として毎年取りまとめる。
このプロセスで最大の課題となるのが急性期病床数の適正化だろう。これら病床の主な利用者である生産年齢人口は今後減少の一途を辿り、一方で2022年からは団塊の世代が75歳以上に到達し始める。高齢者の受入れ体制整備の観点からも、医療費抑制の観点からも、診療報酬が手厚い急性期病床数を適正化するというのが国の一貫した姿勢だ。
しかしながら、民間病院に先んじての病床再編・統合が求められている公立・公的医療機関の具体的対応方針の内容をみると、2025年の見込み総病床数は2017年からほぼ横ばい。なかでも急性期の病床数に目立った変化がなく、病床転換を促進するための追加的施策の実施が、「骨太の方針2019」にも盛り込まれたところだ。 中医協・総会の1巡目の議論でも、支払側が地域医療構想に沿った病床の機能分化・連携が進んでいるとは言い難いとして、診療報酬での対応策の検討を促す場面があった。
特に国や支払側が実現を求めているのが、旧「7対1一般病棟入院基本料」(現、「急性期一般入院料1」)を算定する病床の削減。前回改定では、算定要件を厳格化する一方で、「10対1一般病棟入院基本料」に転換しても大幅な減収にならないように、両者の中間的な評価(「急性期一般入院料2、3」)を新設した。 だが、この見直しも思惑通りには進んでおらず、中間評価に移行した病棟の割合はわずか3.1%にとどまる。
改善策としてまず浮かぶのが、「急性期一般入院基本料」の算定要件である「重症度、医療・看護必要度(以下、看護必要度)」の該当患者割合の基準値引き上げだ。 前回改定でも実施されたが、改定検証調査によると、例えば「入院料1」算定施設の平均値は35.4%と、基準値の30%を大きく上回っていることから(看護必要度Iの場合)、移行後押しのために支払側がさらなる引き上げを求めてくるであろうことは想像に難くない(図表2)。
とは言え、わずか2年での基準値引き上げや、診療報酬による病床転換の促進に診療側が反発することは必至。先日の総会でも、「診療報酬での誘導は、地域の医療提供体制の様態が様々であることを考えると無理がある」と支払側に釘を刺している。 「急性期一般入院基本料」の算定要件関係では、2018年度改定時にもう1つ、「看護必要度II」の導入という大きな見直しが行われている。
従来の方法(看護必要度I)との大きな違いは、判定にDPCのEF統合ファイルのデータを使う点。算定要件化に際しては、看護必要度Iよりも該当患者割合が低く算出される特性を考慮し、Iに比べて5~3ポイント低い基準値が設定された。 実際の差がどうなったかが気になるところだが、改定検証調査の結果を見る限り、当初想定した5ポイント前後の範囲内に収まっており(図表2)、入院分科会の評価も、制度設計は概ね妥当だったとの見解で一致している。 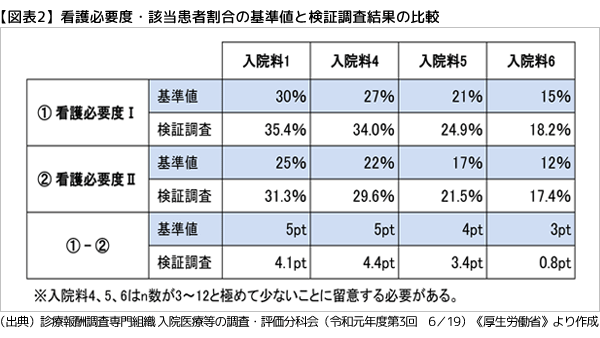
在宅実績要件の選択に偏り 地域包括ケア入院料1、3
入院医療の評価では、このほか、前回改定で実績評価を取り入れた区分が新設された「地域包括ケア病棟入院料」(同入院医療管理料含む)の動向に注目したい。 「地域包括ケア入院料」のうち、200床未満の医療機関が対象の「入院料1、3」は、自宅や急性期病棟からの患者受入れや、在宅医療の提供に関する実績要件が設定されている。 在宅医療の要件に関しては4項目中2項目を満たせばよいが、届出施設の選択が「在宅患者訪問診療料」の算定回数と介護保険の訪問系サービスの提供実績に集中する偏りが認められることから、入院医療の分科会では要件の見直しも視野に、さらに詳細な分析を求める声が大勢を占めている。
さて、1ラウンド目の審議を通じて、各側の意見が幾度となく対立したのがオンライン診療を巡る議論だろう。 2018年度改定で初めて「オンライン診療料」、「オンライン医学管理料」などが導入されたが、▽初診から6カ月以上経過した患者であること▽対面診療の間隔が3カ月以内であること-などの算定要件が厳しく、当初から、さほど普及しないのではないかと見る向きが多かった。
改定検証調査のオンライン診療関連の結果では、「オンライン診療料」の届出や算定実績がある施設でも、「オンライン診療に適した状態の患者は少ない」、「オンライン診療に対する患者のニーズは少ない」との回答が過半数を占める(図表3)。 オンライン診療については現在、診療報酬上でも、「オンライン診療の適切な実施に関する指針」においても、対面診療を補完するものと位置づけられ、オンラインでの初診は原則、認められていない。 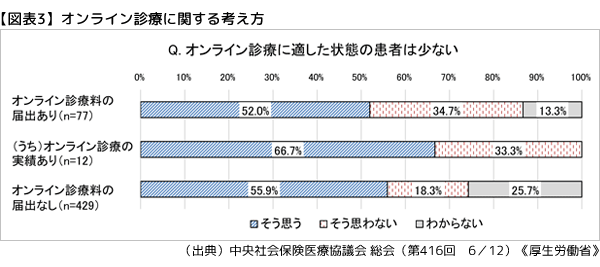
要件緩和の是非で意見が対立 オンライン診療料
支払・診療側とも、この基本原則を今後も維持していく点では一致しているものの、対象疾患の拡大や算定要件の緩和などに関する意見には、大きな隔たりがある。 支払側は、生活習慣病患者が仕事の忙しさゆえに医療機関から足が遠のき、治療から脱落した結果、重症化するケースが少なくないと指摘し、算定要件を緩和して職場でオンライン診療が受けられる環境を整備することを提案している。
これに診療側は、治療が受けやすくなるという利便性だけで要件緩和を論じるべきではないと反発。「まずは気兼ねなく対面診療が受けられる環境を整備することが重要」、「対面診療と同等のエビデンスがあるのか、専門家の意見を聞きながら検討を進めるべきだ」などと主張し、対立を深めている。
働き方改革への対応 入院基本料引き上げ求める声も
働き方改革への対応も、2020年度改定での大きな課題だ。2024年度から実施される医師の働き方改革に注目が集まりがちだが、医師以外の医療従事者や職員などについては、この4月から時間外労働時間の上限規制が適用されている(中小企業に該当する医療機関は2020年4月から)。 労働時間が短くなる分、医療従事者・職員の増員が必要になることから、病院団体代表の診療側委員は、入院基本料での手当てを求めているが、支払側は急性期病床数の適正化などが十分ではない、医療提供体制に非効率が残ったままの現状では、入院基本料の引き上げには応じられないと、突っぱねている。
このほかの話題では、▽DPC対象病院の要件見直し▽ポリファーマシーやフォーミュラリーへの対応▽増加傾向にある訪問看護ステーションからの訪問リハビリ▽「妊婦加算」の見直し▽事務の効率・合理化、医療・介護連携、医療資源の少ない地域におけるICTの利活用-などを巡る議論の動向も見逃せない。
社会保障関係予算と改定率 財源不足なら制度改正も
最後に、診療報酬改定率について考察してみることにしよう。 政府が7月31日に閣議決定した2020年度予算の概算要求基準では、社会保障関係費について、2019年度当初予算額に自然増分として5,300億円を上乗せした範囲内での要求を認める方針を打ち出した。 自然増は後期高齢者人口の伸びの一時的な鈍化を見込んで2019年度よりも700億円低い額としたが、年末の予算編成に向けて、例年ここから1,000億円規模の削減が行われる。
2019年度は薬価引き下げや介護保険料の総報酬割の拡大などで約1,200億円を捻出した。2020年度も薬価・材料価格改定があるが、仮に診療報酬本体を引き上げることになれば、その分、削減幅は大きくなり、▽かかりつけ医以外を受診した場合の定額負担導入▽薬剤自己負担の見直し▽後期高齢者の窓口負担2割化-といった制度改正の実施が議論の俎上に載る可能性がある。 ここまで1巡目の議論を振り返ってきたわけだが、正直、支払側、診療側ともまだ相手の出方を探っている段階という感が拭えない。
秋に再開される中医協では、いよいよ外来・入院・在宅といった個別テーマに分けての踏み込んだ議論が始まる。それぞれが、どのような主張を展開するのか、引き続き注視したい。
(2019年9月12日)
![]()
