中医協での議論から予想される2020年度診療報酬改定の行方(3)地域包括ケア病棟
ポストアキュートからサブアキュートへと大きく比重が変わった2018年度改定
2014年度診療報酬改定で地域包括ケア病棟(地域包括ケア病棟入院料・入院医療管理料届出施設)は、厚生労働省によると2015年9月時点で全国1,170施設、3万1,700床だったのが、(株)日本アルトマークの調査によると、2019年6月時点で2,424病院18万4,813床にまで達していた。
2018年度診療報酬改定直後の2018年6月時点と比較すると、240病院1万1,026床の増加である。地域包括ケア病棟は①急性期病院からの急性期後の受け入れ(ポストアキュート機能)②在宅療養、介護施設等からの受け入れ(サブアキュート機能)③在宅・生活復帰の支援-の3つの機能を担う施設体系として6年前に誕生した。
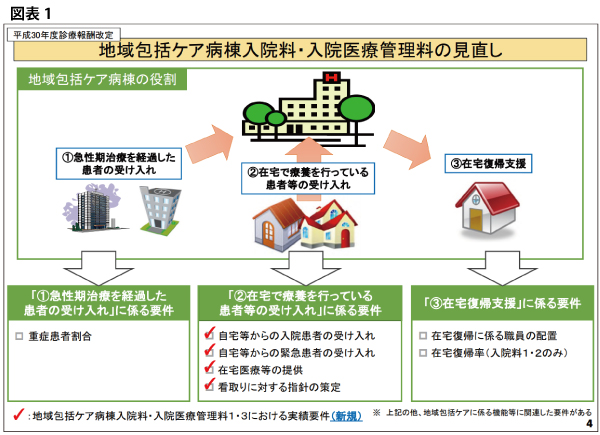
しかし、2018年度診療報酬・介護報酬の同時改定では、「地域包括ケアシステムを支援する病棟」としての位置づけが、より鮮明に打ち出され、ポストアキュートよりもサブアキュート機能および在宅・生活復帰支援重視へと大きく“潮目”が変わった改定となった。
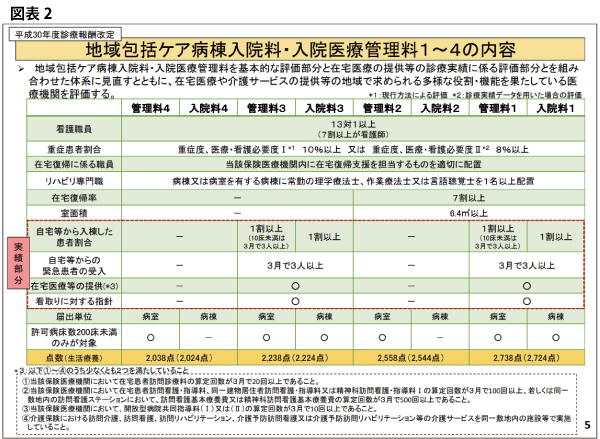
それは、2018年度改定で従来は2段階だった地域包括ケア病棟の診療報酬が4段階に再編され、入院料・入院医療管理料の1と3に関して「地域包括ケアに関する実績」評価が導入されるようになったこと。加えて、自宅や介護医療院等の自宅扱いとなる施設からの受け入れを評価する「在宅患者支援(療養)病床初期加算」(300点)が新設され、急性期病棟からの患者受入れを評価する「急性期患者支援(療養)病床初期加算」(150点)と比較して2倍の高評価が行われているのを見ても、それは明らかだ。厚生労働省の地域包括ケア病棟に対してのメッセージが直截的に伝わってくる改定ポイントとなった(図表1~2)。
DPC病棟から地域包括ケア病棟に転室時の入院料を是正
2018年11月29日に開催された中医協総会では、「地域包括ケア病棟が3つの役割をバランス良く担うことは重要」としながらも、自院の一般病棟からの地域包括ケア病棟への転棟が多いことに対して、一部の委員から抑制の必要性が指摘されてもいた。
言うまでもなく国は、2025年の地域包括ケア構築の目標年次に向けて高度急性期および急性期病床の“絞り込み”を進めているが、一般病棟が削減されるプロセスで、「地域との橋渡しの役割を果たす」地域包括ケア病棟に対し、ポストアキュート機能のニーズは徐々に減少。ここ5年間はサブアキュート機能および在宅・生活復帰支援への比重が、更に増すと考えている。
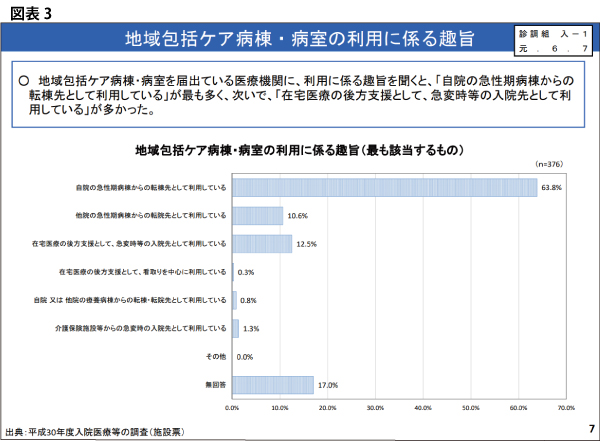
しかし、現状の地域包括ケア病棟の利用においては圧倒的に「自院の急性期病棟からの転棟」(63.8%)が多い実態が明らかになっており、他病院の急性期病棟からの転棟(10.6%)を加えると、74.4%を占めている(図表3)。要するに、ポストアキュート機能が中心の地域包括ケア病棟が多数派であるのに加えて、特に許可病床数が400床以上では、自院の一般病棟から転棟する割合が高くなる傾向がある。厚生労働省は2020年度改定で、こうしたトレンドに“歯止め”をかけたいと考えていることは、容易に想像がつく。
そして、中医協でも重要な論点とされてきたのは、「一般病棟から地域包括ケア病棟に転棟・転室時における入院料の算定方法」だ。つまり、同一病院でDPCを導入する一般病棟内で地域包括ケア病棟に転室した場合「地域包括ケア病棟入院料等」を算定していたが、同一医療機関内で「DPC病棟から地域包括ケア病室に転室」した場合、転室後も「一般病棟(DPC/PDPS)による点数」を算定することが常態化してきた。なぜ、当該病院が「転室後もDPC/PPSによる点数」を算定してきたのかと言うと、「DPCの入院期間がIからIIへと切り替わり、日当点が減額されるタイミング」での地域包括ケア病棟への転棟が圧倒的に多いことが、中医協で明らかになった(図表4~6)。
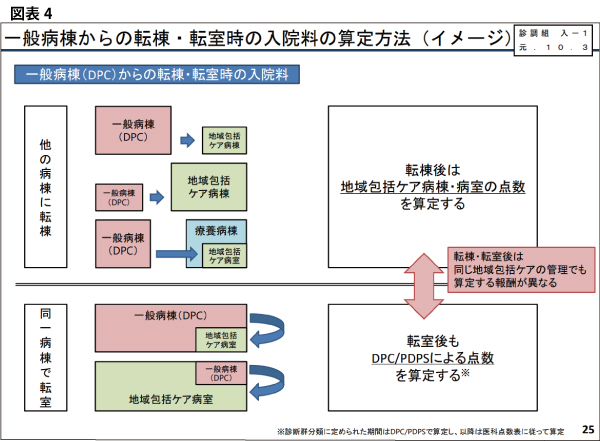
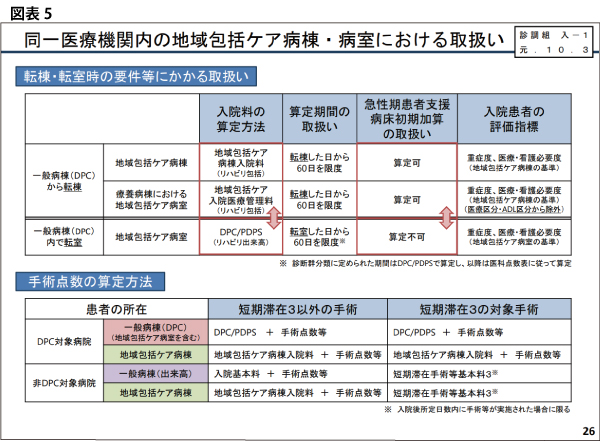
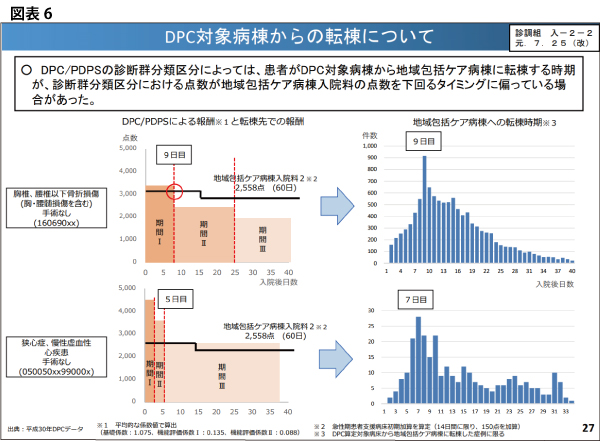
こうした病床運営により多くのケアミックス型・DPC病院は経営的な恩恵を受けてきた実態があるが、厚生労働省は「DPC病棟から地域包括ケア病室に転室する場合」の報酬が異なっていることを是正する必要があると考えた。そのため、2020年度診療報酬改定では、「DPC対象病院全体の平均的な在院日数である入院期間II」までの期間に限定し、引き続き「DPC/PDPSにおける診断群分類の点数に一本化する」ルールを導入する可能性が高い。この改正は、地域包括ケア病棟を導入している「200床以上」DPC病院の経営を直撃することになりそうだ。
この他、400床以上等、許可病床数の大きな病院が地域包括ケア病棟導入を届出する場合は、「その旨について地域の意見を求める」ことが中医協の議論でも浮上している。
「入院料1・3」に求められる実績要件と在宅医療等の提供」条件・大幅見直しか!
そして、2018年度改定で1~4までの4段階に再編された「地域包括ケア病棟入院料・入院医療管理料」(以下、入院料)であるが、実績要件が求められる「入院料1と3」に対して、実績要件が大きく見直されそうだ(図表7)。
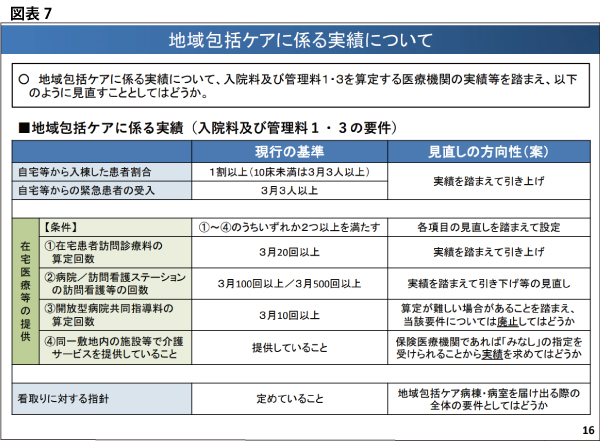
実績要件にある「自宅等から入棟した患者割合」の「現行10%以上・10床未満は3カ月で3人以上」および「自宅等からの緊急患者受け入れ」の「現行3カ月で3人以上」ルールは“実績”と言うにはハードルが低過ぎることから、前者については「20%以上」、後者については緊急患者受け入れも含めて「3カ月で5人以上」に引き上げられるのではないかと予想される。
加えて、「在宅医療等の提供条件」として①「在宅患者訪問診療料の算定・3カ月で20回以上」②「病院/訪問看護ステーションの訪問看護(訪問看護・指導料等の算定回数)を3カ月で100回以上/同一敷地内訪問看護ステーションでは(訪問看護基本療養費等の算定回数)3カ月で500回以上③「開放型病院共同指導料の算定を3カ月で10回以上」④「同一敷地内の施設等での介護サービスの提供」-のうち2つ以上に該当することが要求されるが、この①~④の条件も大きく改正されそうだ。
中医協でのデータを踏まえて予想するのは、①は算定回数20回以上の引き上げ②は逆にいずれも回数要件の大幅引き下げ③は廃止④は提供件数等の具体的な“実績”の導入である。
更に、現行は「定めていること」だけが求められた「看取りに対する指針」について、「同指針を導入している」ことが要件化される可能性もあるが、中医協では“時期尚早”との意見もあり、2020年度改定で実現するかどうかは未知数だ。いずれにせよ、これらの改正ポイントは、従来、「自院の急性期病棟から地域包括ケア病棟への転棟」が多数を占めてきたのを是正し、サブアキュート機能や「在宅・生活復帰支援」機能に軸足を移していくことを目指した診療報酬誘導であり、その流れは今後の改定でも、更に強化されていくことは間違いない。
これに付け加えて、地域包括ケア病棟を有するケアミックス型病院(250床)事務長は「地域包括ケア病棟に入院する患者で、いずれの疾患別リハビリテーションを提供していない患者が3割も存在していること。また、地域包括ケア病棟を有する病院の10%以上の医療機関には、入退院支援部門が設置されていないことも、中医協で課題とされた。入院料1・3届出医療機関に対して、“在宅・生活復帰支援”機能強化の視点から、疾患別リハの件数実績が要件化されたり、入退院支援部門の設置等の要件化が実現することもあり得る」と指摘している。
(医療ジャーナリスト:冨井 淑夫)

