2020年度診療報酬改定ホットニュース 今回の「目玉」項目をピンポイント解説(下)
新設「認知症ケア加算2」の要諦は医師から看護師へのタスク・シフト
2020年診療報酬改定の「個別改定項目」や各項目の報酬点数が明らかになった。個々の診療機能・区分別の改正ポイントについては4月以降、何度かに分けて紹介したいと思うが、今回はピンポイントとして現行の「認知症ケア加算」及び「地域移行機能強化病棟入院料」という2つの報酬項目の改正ポイントに着目してみたい。
いずれも2016年改定の「目玉」項目として新設されたものだが、前者は「精神病床以外の病棟が横断的に算定」可能な加算として「認知症高齢者の日常生活自立判定基準ランクⅢ以上の患者」を対象に創設。後者は逆に「精神科系医療機関だけが届出」可能な入院料として誕生したもの。いずれも厚生労働省が2025年「地域包括ケアシステム構築」の目標年度に向けて、中長期的に変動する医療ニーズを踏まえて導入されたもの。4年間が経過して、どう変わったのかを検証したい。
今改定まで「認知症ケア加算」は1と2の二段階で設定でしたが、改定後は三段階に再編されました。(下図参照)入院15日を超えると格段に点数の下がるのは従来の認知症ケア加算の制度設計と同様であり、厚労省は認知症を抱えていても「入院は2週間以内」との原則は崩さない。
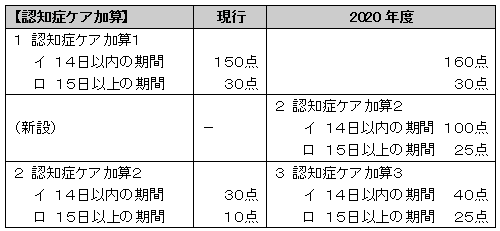
要件は非常に細かいので、「個別改定項目」の内容を参照頂きたいが、この改定後の1と新設2における必要な認知症ケアチームの要件の違いに注目してみたい。ちなみに、中医協で示されたデータによると2018年7月時点で認知症ケア加算を届出していたのは3,339医療機関。認知症ケア加算1を届出していたのは517病院に留まったのに比べて、認知症ケア加算2(改定後は3)届出は2,816医療機関と多くを占めていた。特に1の届出が可能なのは特定機能病院等の大病院が中心で、「認知症ケアチームの要件である精神科または、神経内科の経験5年以上を有する専任の常勤医師確保が困難」(中医協資料より)との理由が明らかになっていた。
そこで今改定では、当該常勤医師の「経験5年以上」ルールは「経験3年以上」に緩和。加え現行では、当該医師に関して、「週3日以上常態として勤務し、所定労働時間が週24時間以上の専任非常勤医師(精神科等の経験5年以上)の2名以上の組み合わせでも可」との緩和要件に対しては、当該「週24時間以上→22時間以上」「経験5年以上→3年以上」に緩和された。現行、必須とされていた「認知症看護の専門性の高い看護師の週16時間以上の認知症ケアチーム勤務」ルールも「必須」から「原則」へと改められ、他の業務との兼務が事実上、可能になった。
認知症ケア加算1の人員配置要件が緩和された一方で、新設の認知症ケア加算2に関しては、要件にある以下の文言に着目して欲しい。「認知症患者の診療について十分な経験を有する専任の常勤医師、または認知症患者の看護に従事した経験を5年以上有する認知症看護の適切な研修を修了した専任の常勤看護師を配置」と非常に分かり難い表現だが、端的に言うと認知症ケア加算2の認知症ケアチームのキーパーソンは、「当該条件を満たした常勤看護師が医師に代行して行っても構わない」と同義。
認知症ケアチームの医師や看護師に係る要件は認知症ケア加算1と同じである一方、同チームを主導する人材は認知症ケアに熟練した認定看護師等へのタスクシフティングが可能という点で、重要な改正ポイントと言える。現行の認知症ケア加算2を算定していた病院の中には、当該の医師要件だけが満たせず認知症ケア加算1が取れなかった病院も少なくないので、多くの病院は高評価である新設の認知症ケア加算2へのランクアップが期待出来そうだ。この他にも、詳細な要件設定がされているので、参照頂きたい。
「地域移行機能強化病棟」30%病床削減ルールは導入を後退させるか?
精神科系医療機関を対象にした「地域移行機能強化病棟入院料」(1,527点)は、新規届出が「令和2年3月31日まで」との期限が切られていたのが、「令和6年3月31日までに」延長された。それは地域移行機能強化病棟入院料 届出病院・病棟が厚生労働省の“思惑”通りに伸びなかったからで、2018年1月段階の届出医療機関数は41施設、4万9,940回の算定に留まっていた。
地域移行機能強化病棟入院料 施設基準の一つで「1年当り病院全体で、届出病床の5分の1に相当する精神病床を減らしていること」とあったように、4年前の改定では精神病床のスピーディーな削減を意図して導入されたのは明らかだ。
厚労省は2004年の精神保健医療福祉の改革ビジョンで「精神病床の機能分化と地域生活支援体制を整備すれば、退院可能な入院患者約7万人が10年間で解消できる」との目標を示したが、2002年から2014年までの実績では、約1.8万床の削減、入院患者数約3.6万人の減少に留まっていた。「精神病床の削減を早急に進めたい」厚労省と、「入院収入減に見合うだけの新規入院患者獲得に疑問を持つ」精神科系病院との間での“丁々発止”が続いてきた。
厚労省が2019年に示した中医協の資料には、精神科系医療機関の匿名による地域移行機能強化病棟入院料導入に関しての肯定的なコメントばかりが目立ったが、精神病床の削減を急ぎたい厚労省の意図的な誘導のようにも見える。今改定でも厚労省の地域移行機能強化病棟入院料に係る“飴と鞭の使い分け”は十分に予測されたが、実施された要件や施設基準の見直しを検証してみよう。
要件緩和されたのは、病床稼働率要件が「90%以上→85%以上」、「専従の常勤精神保健福祉士2名以上(当該病棟40床以上の場合は3名以上)」要件は「専従の常勤精神保健福祉士1名+専任の常勤精神保健福祉士1名以上(当該病棟40床以上の場合は2名以上)」と各々緩和。40床以上の場合は、身体合併症を有する患者の退院支援業務が必要な場合、現行「専従の常勤精神保健福祉士2名+専従の常勤社会福祉士1名」配置要件が、「専従の常勤精神保健福祉士1名+専任の常勤精神保健福祉士1名+専任の常勤社会福祉士1名」となった。
厳しい改正となったのは、「1年以上の長期入院患者の当該病棟からの退院数」が、月平均「当該届出病床の1.5%以上」→「2.4%以上」に引き上げ。長期入院患者を、より多く退院させることが必要になった。追い打ちをかけたのが、前出の「5分の1」病床削減要件が、「30%」に引き上げられたことである。
一旦病床削減を実施すると「後戻り」は難しいだけに、より慎重になる精神科系医療機関も多いと推察され、この「30%」病床削減ルールは、厚労省の“思惑”とは逆効果に運ぶ結果も予想される。飴よりも鞭の比重が高く、導入の際の医療現場の経営的影響は少なくないだろう。厚労省「肝入り」の2つの診療報酬項目の改正は、今後の一般病院・精神科病院各々の医療提供体制の再編に影響するだけに、特に今回注目して取り上げさせて頂いた。
(医療ジャーナリスト:冨井 淑夫)

